Tag: planos de saúde
Judicialização da saúde: diálogo e mudança de mentalidade são essenciais
De janeiro a setembro deste ano, o STF recebeu 10.012 processos e julgou 9.289 relativos à saúde. Atualmente, há 780 operadoras de planos de saúde no Brasil. Apenas em 2017, elas financiaram 270 milhões de consultas e 816 milhões de exames suplementares
A regulação, a judicialização e o futuro da saúde privada no Brasil. Esses foram os temas tratados, nesta manhã, no seminário A Saúde Suplementar na Visão do STJ. O evento, na sede do Superior Tribunal de Justiça (STJ), foi em parceria com o Conselho Nacional de Justiça (CNJ) e com a Agência Nacional de Saúde Suplementar (ANS), e reuniu autoridades do Poder Judiciário e do Poder Executivo
Presidente do CNJ e do Supremo Tribunal Federal (STF), o ministro Dias Toffoli falou sobre a importância do diálogo entre os atores de um setor que atinge milhões de pessoas e gera inúmeras demandas judiciais. “É extremamente relevante que estejamos aqui debatendo o tema com pessoas extremamente qualificadas. Precisamos enfrentar essas demandas e buscar as melhores soluções para questões que envolvem diretamente aquilo que talvez seja o bem mais valioso para todos nós, a saúde”, declarou Toffoli.
Ao destacar a dedicação e a atuação do CNJ na formulação de políticas públicas voltadas ao tema, o ministro do STJ Paulo de Tarso Sanseverino deu a dimensão da questão no tribunal. “Temos uma preocupação especial com as questões ligadas à saúde suplementar. É um dos problemas mais delicados que temos enfrentado na Seção de Direito Privado”, afirmou. Hoje, a saúde suplementar atende 47 milhões de brasileiros.
O evento foi dividido em quatro painéis: Regulação da Saúde Suplementar, Judicialização da Saúde Privada, Futuro da Saúde Suplementar: a Sustentabilidade do Sistema e Contratos de Plano de Saúde: Ações Repetitivas. A coordenação acadêmica do seminário ficou a cargo do conselheiro Arnaldo Hossepian, supervisor do Fórum Nacional do Poder Judiciário para a Saúde e do ministro Sanseverino.
Crescimento da demanda
No painel Regulação da Saúde Suplementar, o ministro do STJ Moura Ribeiro apresentou dados sobre o crescimento das demandas relativas à saúde na corte. De janeiro a setembro deste ano, o tribunal recebeu 10.012 processos e julgou 9.289. “Tratamos de direitos fundamentais, positivados em nosso sistema constitucional. Importa destacar que o tema sempre foi de grande preocupação para o Judiciário”, disse. Medicamentos importados sem registro na Agência Nacional de Vigilância Sanitária (Anvisa), coparticipação e serviços de home care foram alguns dos temas elencados por Moura Ribeiro como recorrentes em julgamentos no STJ.
O uso de métodos alternativos na solução de conflitos entre usuários e operadoras de saúde foi apresentado pelo ministro do STJ Marco Aurélio Buzzi como uma das saídas para reduzir o número de processos que chegam anualmente ao Poder Judiciário. “É necessária a mudança de mentalidade em um sistema que prestigia o tratamento das doenças e não a prevenção e a promoção da saúde”, afirmou.
Diretor da Agência Nacional de Saúde Suplementar, Rogério Escarabel apresentou dados e falou sobre os desafios enfrentados na regulação do setor. “Gostaria de reafirmar a necessidade de um trabalho conjunto e de mais diálogo entre todos os participantes e também junto ao CNJ na construção de um equilíbrio do setor e, assim, evitar todas essas distorções que acontecem hoje”, disse. Atualmente, há 780 operadoras de planos de saúde no Brasil. Apenas em 2017, elas financiaram a realização de 270 milhões de consultas e 816 milhões de exames suplementares.
No encerramento do seminário, o conselheiro Arnaldo Hossepian salientou a satisfação em saber que o trabalho produzido pelo Fórum do Saúde foi consagrado. “O CNJ quer a judicialização qualificada daquilo que está fora do Sistema Único de Saúde. Aquilo que o poder público não entrega, se não for possível uma solução de maneira negociada, infelizmente o Poder Judiciário é que vai dar a última palavra“, afirmou. Os conselheiros Daldice Santana, Fernando Mattos, Valtércio de Oliveira, Henrique Ávila e o corregedor Nacional de Justiça, ministro Humberto Martins, também estiverem presentes no evento.
Acesse aqui a íntegra do seminário.
Apresentações durante o seminário:
Ministro Ricardo Villas Bôas Cueva
Congresso Unidas: desafios e consequências do envelhecimento da população brasileira
Fenômeno já é realidade nas operadoras de autogestão, cujo índice de envelhecimento é de 191,9%, resultado bem superior aos demais segmentos do mercado
A Organização das Nações Unidas (ONU) prevê que, de 1950 a 2050, a população acima de 60 anos cresça seis vezes no Brasil, o dobro do projetado para países como Canadá e Holanda. Em 2030, o número de idosos brasileiros vai superar pela primeira vez o de crianças com até 14 anos. No caso das operadoras de saúde de autogestão essa já é uma realidade que impacta profundamente a administração dos planos. Atualmente, as autogestões detêm 25,9% dos beneficiários com 60 anos de idade ou mais, enquanto a média do setor de saúde suplementar é pouco mais de 13%.
O dado acima foi coletado na Pesquisa Unidas 2018, com o perfil das instituições de autogestão em saúde. O mesmo levantamento apontou também que o índice de envelhecimento (proporção idosos X jovens até 14 anos) dos planos de autogestão é de 191,9%, resultado bem superior aos demais segmentos do mercado, concentrando historicamente o maior número de idosos e, como essa carteira não se renova, esse índice tem aumentado ano a ano.
E é sobre esses e outros desafios do envelhecimento da população brasileira que o médico e presidente da Aliança Global de Centros Internacionais de Longevidade, Alexandre Kalache, e as médicas portuguesas Joana Abreu e Paula Silva falarão no painel Viver mais, mas com saúde: os desafios da longevidade no Brasil, no 21º Congresso Internacional Unidas – Caminhos para Inovar, entre os dias 7 e 9 de novembro, na Costa do Sauípe, Bahia.
Segundo Kalache, serão necessários ao Brasil apenas 18 anos (de 2012 a 2030) para dobrar a população de idosos, de 10 para 20% – o que ocorreu na França ao longo de 145 anos a partir de 1850. “Há nações que conseguem postergar o efeito do envelhecimento atraindo imigrantes, o que não acontecerá aqui”, afirmou em evento recente sobre Saúde da revista Exame.
Já as médicas internacionais abordarão o tema envelhecimento tendo Portugal como referência. Elas falarão sobre o serviço de saúde do país e sua evolução ao longo do tempo, focando nas principais áreas de intervenção: prevenção, tratamento e acompanhamento do beneficiário e de sua família até e morte, na visão prática do médico de família. Além disso, trarão as expectativas que se desenham para os próximos anos.
Congresso Unidas
Este ano, 700 congressistas devem acompanhar as palestras, entre eles: gestores de planos de saúde, dirigentes e executivos de instituições públicas e privadas, médicos, enfermeiros, acadêmicos, formadores de opinião e prestadores de serviços.
Durante o Congresso acontecerá a 4ª Expo Unidas, na qual empresas fornecedoras expõem seus produtos e serviços desenvolvidos para atender o sistema de saúde brasileiro (equipamentos, soluções tecnológicas e ferramentas de gestão). Também haverá a entrega do Prêmio Saúde Unidas 2018 para os autores dos melhores trabalhos sobre a assistência à saúde de qualidade fundamentada nas práticas da autogestão em saúde.
Serviço
21º Congresso Internacional UNIDAS – CAMINHOS PARA INOVAR
Data: 7 a 9 de novembro
Local: Costa do Sauípe – Bahia
Painel – Viver mais, mas com saúde: os desafios da longevidade no Brasil
9 de novembro, às 11 horas, na Arena Sauípe
Mais informações: www.unidas.org.br/21congresso
Sobre a Unidas
A União Nacional das Instituições de Autogestão em Saúde (Unidas) é uma entidade associativa sem fins lucrativos, representante das operadoras de autogestão do Brasil. A autogestão em saúde é o segmento da saúde suplementar em que a própria instituição é a responsável pela administração do plano de assistência à saúde oferecido aos seus empregados, servidores ou associados e respectivos dependentes. É administrado pela área de Recursos Humanos das empresas ou por meio de uma Fundação, Associação ou Caixa de Assistência – e não tem fins lucrativos. Atualmente, a Unidas congrega cerca de 120 operadoras de autogestão responsáveis por prestar assistência a quase 4,7 milhões de beneficiários, que correspondem a 11% do total de vidas do setor de saúde suplementar. É entidade acreditadora chancelada pelo Qualiss, da Agência Nacional de Saúde Suplementar (ANS), por meio do programa Uniplus.
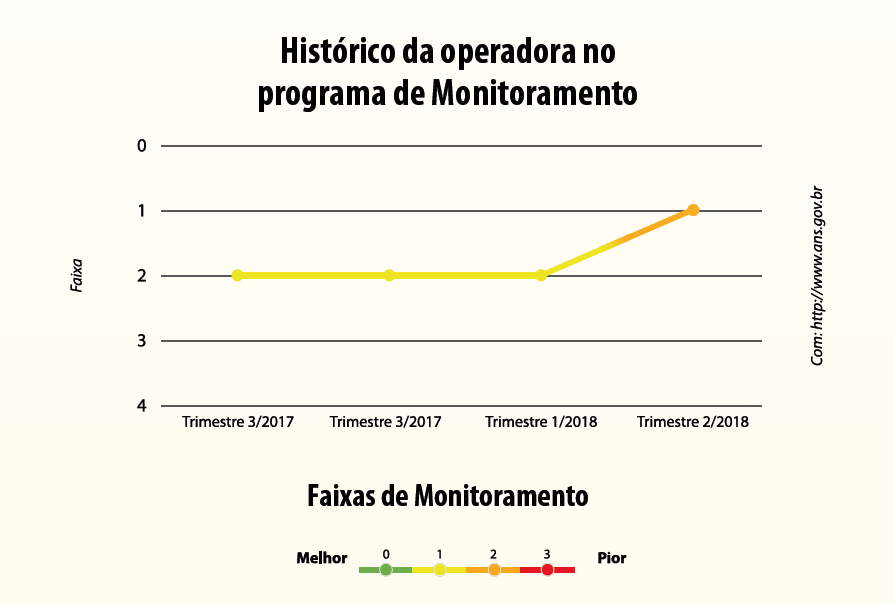
A Geap Autogestão, maior operadora de planos de saúde do funcionalismo, avançou no critério de bom atendimento aos beneficiários. De acordo com a Agência Nacional de Saúde (ANS), o número de reclamações dos caiu no último trimestre
Por meio de nota, a Geap informou que a Agência Nacional de Saúde Suplementar (ANS) divulgou resultados do Programa de Monitoramento da Garantia de Atendimento. A cada três meses, ele avalia as operadoras a partir das reclamações registradas pelos beneficiários nos canais da ANS.” A Autogestão subiu um nível, passando da “faixa 2” para a “faixa 1” de Classificação das Operadoras Médico-Hospitalares no Trimestre 2/2018″, destacou a Geap.
Neste monitoramento, destacou a Geap, a ANS considerou demandas que se referem ao descumprimento dos prazos máximos para realização de consultas, exames e cirurgias ou negativas de cobertura assistencial recebidas. A partir daí, as operadoras são classificadas em faixas, possibilitando a análise comparativa entre elas.
“É mais um motivo para comemorarmos. O resultado comprova que estamos no caminho certo para atingir a excelência no atendimento”, comemorou a diretora de Saúde, Luciana Rodriguez. “A fase atual da Geap é muito próspera e só vem sendo comprovada a cada novo índice e reconhecimento conquistado. O nosso trabalho se reflete no serviço prestado ao nosso beneficiário”, avaliou o diretor-executivo da Geap, Leopoldo Jorge Alves.
Menos de 10% dos municípios brasileiros possuem leito de UTI, segundo CFM
Os leitos de Unidade de Terapia intensiva (UTI) em estabelecimentos públicos, conveniados ao Sistema Único de Saúde (SUS) ou particulares, estão disponíveis em somente 532 dos 5.570 municípios brasileiros. Se considerados apenas os leitos de medicina intensiva da rede pública, apenas 466 destes municípios oferecem tratamento em Medicina Intensiva no país
De acordo com o Conselho Federal de Medicina (CFM), que mapeou a distribuição dos leitos de UTI entre os estados e as capitais, os números revelam um cenário que aflige milhares de médicos diariamente: hospitais com alas vermelhas superlotadas, com pacientes à espera de infraestrutura apropriada.
Ao todo, o Brasil tem quase 45 mil leitos de UTI, segundo informações do Cadastro Nacional de Estabelecimentos de Saúde. Pouco menos da metade (49%) está disponível para o SUS e a outra parte é reservada exclusivamente à saúde privada ou suplementar (planos de saúde), que hoje atende a 23% da população. Embora o número de leitos de UTI tenha aumentado nos últimos anos – algo em torno de 5,7 mil nos últimos oito anos – a quantidade de leitos ainda é insuficiente, sobretudo no SUS, onde a demanda é crescente.
Segundo o 1º secretário e coordenador da Câmara Técnica de Medicina Intensiva do CFM, Hermann von Tiesenhausen, as mudanças epidemiológicas dos últimos anos demandam o empenho dos gestores púbicos. “A infraestrutura de saúde do país precisa acompanhar, na velocidade e em proporção, as necessidades da população. Só as internações pelas chamadas causas externas – acidentes e violências – aumentaram cerca de 25% nos últimos oito anos, sendo que os acidentes de trânsito aumentaram 30% neste mesmo período”, destacou.
Estudos estimam que 60% dos leitos de UTI são ocupados por pacientes acima de 65 anos de idade e que o tempo médio de permanência desse grupo é sete vezes maior que o da população mais jovem. Desde 2010, o número de idosos a partir desta faixa etária saltou quase 40%, passando de 13,3 milhões naquele ano para 18,4 milhões em 2018.
Além do maior risco envolvendo a população idosa, o conselheiro lembra que estudos epidemiológicos coordenados pelo Instituo Latino Americano de Sepse (ILAS) apontam que cerca de 30% dos leitos das unidades de terapia intensiva no país são ocupados por pacientes com sepse.
“Conhecida como infecção generalizada ou septicemia, a doença leva milhares de brasileiros à internação todos os anos. Ora, estamos falando de uma única doença, que nos últimos oito anos aumentou em 52% o número internações”, criticou. Para ele, a complexidade envolvida no tratamento intensivo exige planejamento, investimento e capacitação de equipes, a fim de preservar a qualidade e a segurança nos cuidados necessários.
Distribuição de UTIs no SUS é desigual
O estudo do CFM também chama a atenção para a distribuição geográfica dos leitos. Só o Sudeste concentra 23.636 (53,4%) das unidades de terapia intensiva de todo o país; 47,4% do total de leitos públicos e 59% dos privados. Já o Norte tem a menor proporção: apenas 2.206 (5%) de todos os leitos; 5,7% dos leitos públicos e 4,3% dos privados.
Os dados revelam ainda que os sete estados da região Norte possuem juntos menos leitos de UTI no SUS (1.227) do que cinco outros: Minas Gerais (2.742), Rio de Janeiro (1.626), São Paulo (5.358), Paraná (1.748) e Rio Grande do Sul (1.506). Enquanto isso, São Paulo possui um quarto dos leitos públicos disponíveis no Brasil, o que equivale à uma proporção maior que o somatório de todas as regiões do país, com exceção da região Sudeste.
Amapá (AP) e Roraima (RR), por outro lado, possuem juntos somente 56 leitos de UTI no SUS, o que representa 0,2% das unidades públicas do país. Quando comparados aos números do Rio Grande do Norte (RN), por exemplo, verifica-se que os potiguares têm, em tese, quase oito vezes mais leitos SUS à disposição que naqueles dois estados da Região Norte. Ressalta-se que a soma das populações de AP e RR correspondem, aproximadamente, a metade da população do RN.
Outro alerta do CFM é de que 44% dos leitos SUS e 56% dos leitos privados do Brasil se encontram apenas nas capitais. Se observada a repartição entre as Regiões Metropolitanas, constata-se que 68% dos leitos de UTI do SUS e 80% leitos da rede privada e suplementar estão concentrados nestas áreas.
Sem parâmetros
Em 2002, o Ministério da Saúde definiu em portaria (nº 1.101/2002) os parâmetros mínimos a serem considerados na distribuição de leitos pelo país para o bom atendimento da população. À época, a norma preconizava que deveria existir de 2,5 a 3 leitos hospitalares para cada grupo de 10 mil habitantes e que a oferta de leitos de UTI deveria ficar entre 4% e 10% do total de leitos hospitalares.
Embora a portaria tenha sido revogada (portaria nº 1.631/2015), o parâmetro continua sendo referenciado pela Associação de Medicina Intensiva Brasileira (AMIB), que aponta como proporção ideal um índice de 1 a 3 leitos de UTI para cada 10 mil habitantes.
Segundo o levantamento do CFM, o país conta atualmente com 2,13 leitos de UTI (públicos e privados) para cada grupo de 10 mil habitantes. No SUS, no entanto, essa razão é de apenas 1,04 leito de UTI para cada grupo de 10 mil habitantes, enquanto a rede “não SUS” tem 4,84 leitos para cada 10 mil beneficiários de planos de saúde – quase cinco vezes a oferta da rede pública.
Em 17 unidades da federação o índice de UTI por habitante na rede pública é inferior ao preconizado pelo próprio Ministério em 2002 – todos os estados das regiões Norte (exceto Rondônia), Nordeste (exceto Pernambuco e Sergipe) e Centro-Oeste (exceto Goiás), além do Rio de Janeiro. No Acre e Roraima, o índice permanece abaixo do ideal mesmo se considerados os leitos privados disponíveis nestes estados.
Nas capitais, também é possível ver o desequilíbrio entre a oferta de leitos SUS e “não SUS”. Macapá (0,56 leito por 10 mil habitantes), Brasília (0,91) e Boa Vista (0,92), por exemplo, estão entre as piores capitais no setor público. Por outro lado, estão entre as melhores capitais na proporção leito privado ou suplementar: 7,02; 8,78; e 6,51, respectivamente.
Capitais como Cuiabá e Palmas possuem as maiores razões de leitos por 10 mil habitantes no setor privado: 15,40 e 13,69, respectivamente. Esses valores representam até 6 vezes mais do que o registrado no SUS nestas capitais.
Fraudes e desperdícios consumiram quase R$ 28 bilhões da saúde suplementar em 2017, aponta IESS
Levantamento mostra que mais de 19% das despesas assistenciais foram consumidos por práticas ilegais e procedimentos desnecessários, reforçando a necessidade de maior transparência. As despesas assistenciais das operadoras médico-hospitalares somaram R$ 145,4 bilhões, em 2017. Os gastos de R$ 27,8 bilhões com fraudes e desperdícios representam 19,1% desse total, comprometendo fortemente a qualidade da assistência, as finanças do setor, o que onera os contratantes de planos de saúde
Em 2017, quase R$28 bilhões dos gastos das operadoras de planos de saúde do país com contas hospitalares e exames foram consumidos indevidamente por fraudes e desperdícios com procedimentos desnecessários. A estimativa consta no estudo “Impacto das fraudes e dos desperdícios sobre gastos da Saúde Suplementar”, atualização do Texto para Discussão nº 62, produzido pelo Instituto de Estudos de Saúde Suplementar (IESS). A projeção é baseada em estudos técnicos a partir da revisão bibliográfica de trabalhos nacionais e internacionais sobre o tema.
“O trabalho é resultado de um esforço para dimensionar o impacto das fraudes no sistema de saúde suplementar do Brasil e apontar experiências bem-sucedidas no combate às práticas inadequadas”, comenta Luiz Augusto Carneiro, superintendente executivo do IESS. “As despesas assistenciais das operadoras médico-hospitalares somaram R$ 145,4 bilhões, em 2017. Sendo assim, os gastos de R$ 27,8 bilhões com fraudes e desperdícios representam 19,1% desse total, comprometendo fortemente a qualidade da assistência, as finanças do setor e acabando por onerar os contratantes de planos de saúde”, argumenta.
A atualização das estimativas mostra que entre 12% e 18% das contas hospitalares apresentam itens indevidos e de 25% a 40% dos exames laboratoriais não são necessários. Portanto, houve um gasto na saúde de aproximadamente R$ 15 bilhões com fraudes em contas hospitalares e R$ 12 bilhõesem pedidos de exames laboratoriais não necessários.
O trabalho mostra que o porcentual de gastos com fraudes e desperdícios se manteve estável em 18,7% entre 2014 e 2015, evoluindo para o patamar de 19% em 2016 e 2017. A publicação também mostra a evolução das despesas assistenciais de planos médico-hospitalares. “As despesas evoluíram de R$108 bilhões, em 2014, para R$ 145 bi em 2017. No entanto, nesse período, cerca de 3 milhões de indivíduos ficaram sem assistência médica privada, ou seja, queda de 5,8%”, aponta Carneiro. “Diminui-se 5,8% do total de beneficiários, mas as despesas assistenciais apresentaram um aumento de 34,4% no período”, alerta.
Embora ressalve que a corrupção e a fraude são difíceis de ser detectadas na área da saúde – uma vez que a cadeia produtiva desse setor contempla diversos segmentos e particularidades em cada um deles, inclusive com distinção entre os sistemas públicos e privados –, o trabalho mostra que, no caso setor privado, as práticas abusivas se relacionam com a falta de necessidade ou o excesso de determinados tratamentos, exames e procedimentos, além de fraudes na comercialização de medicamentos e dispositivos médicos, entre outros.
| Essas práticas abusivas são resultado da pouca transparência das relações entre os agentes do setor de saúde e da falta de indicadores de qualidade. Por mais que o País tenha iniciativas isoladas quanto ao problema, ainda é necessária uma melhora na fiscalização como, por exemplo, da regulação em todo o setor. “Hoje, a Agência Nacional de Saúde Suplementar regula apenas as operadoras de planos de saúde e não os demais agentes dessa cadeia de valor, resultando em uma assimetria de informações que barra o avanço da transparência entre o segmento e para toda a sociedade”, avalia o superintendente executivo do IESS. “Países da Europa e os Estados Unidos têm regulações mais severas, por exemplo, dos pagamentos e benefícios entre agentes do setor de saúde e indústria de medicamentos e dispositivos médicos, por exemplo, sendo obrigatória a divulgação desses ganhos”, arremata.
No Brasil, falta transparência nos sistemas de precificação de insumos e serviços de saúde e também no modelo de pagamento por serviços prestados na saúde. Isso se dá, principalmente por conta do modelo de remuneração mais comum, o fee-for-service, que privilegia o volume de procedimentos e não a sua qualidade e benefício ao paciente. |
Sobre o IESS O Instituto de Estudos de Saúde Suplementar (IESS) é uma entidade sem fins lucrativos com o objetivo de promover e realizar estudos sobre saúde suplementar baseados em aspectos conceituais e técnicos que colaboram para a implementação de políticas e para a introdução de melhores práticas. O Instituto busca preparar o Brasil para enfrentar os desafios do financiamento à saúde, como também para aproveitar as imensas oportunidades e avanços no setor em benefício de todos que colaboram com a promoção da saúde e de todos os cidadãos. O IESS é uma referência nacional em estudos de saúde suplementar pela excelência técnica e independência, pela produção de estatísticas, propostas de políticas e a promoção de debates que levem à sustentabilidade da saúde suplementar. |
Superintendência-Geral do Cade instaura processo contra Unimed Assis e dois hospitais
Entre as condutas investigadas estão a recusa de contratar e influência de conduta uniforme. A apuração do caso teve início em novembro de 2017, a partir de representação feita pela São Francisco Sistemas de Saúde, que é operadora de planos de saúde. A SG/Cade verificou que a Unimed Assis possui quase 60% do mercado da região. Considerando-se todo o Sistema Unimed, essa participação no município chega a quase 85%
A Superintendência-Geral do Conselho Administrativo de Defesa Econômica (SG/Cade) instaurou, em despacho assinado nesta segunda-feira (27/08), processo administrativo para apurar supostas práticas anticompetitivas por parte da Unimed de Assis, do Hospital e Maternidade de Assis e da Santa Casa de Misericórdia de Assis, localizados em São Paulo.
A apuração do caso teve início em novembro de 2017, a partir de representação feita pela São Francisco Sistemas de Saúde, que é operadora de planos de saúde.
A São Francisco Saúde alega que, desde o início de 2017, estaria tentando estruturar uma rede de prestadores de serviços para ofertar planos de saúde na região. Contudo, os dois hospitais investigados teriam se negado a credenciar a operadora. Segundo a São Francisco Saúde, a recusa ocorreu, supostamente, por influência da Unimed Assis – plano de saúde dominante no município, cujos cooperados possuem elevado poder de influência sobre ambos os hospitais.
A SG/Cade verificou que a Unimed Assis possui quase 60% do mercado de planos de saúde da região. Considerando-se todo o Sistema Unimed, essa participação no município chega a quase 85%. Por essas razões, tanto a Santa Casa quanto o Hospital e Maternidade Assis dependem em grande medida do faturamento proveniente dessa operadora. Desse modo, os hospitais teriam supostamente cedido às pressões para não contratar com a São Francisco Saúde.
Além disso, a São Francisco Saúde é um plano de saúde entrante no município, tendo recentemente vencido uma concorrência com a própria Unimed por dois grandes contratos de planos coletivos na região. Esses contratos representariam uma perda para a Unimed Assis de aproximadamente um terço de beneficiários.
Segundo a SG/Cade, há indícios de que a suposta recusa em contratar por parte do Hospital e Maternidade Assis e da Santa Casa seria capaz de prejudicar a efetiva entrada da São Francisco Saúde naquele mercado, pois um plano de saúde precisa ter em sua rede credenciada hospitais com leitos de UTI disponíveis, por força regulatória. No município de Assis, apenas os dois hospitais seriam capazes de oferecer essas condições.
De acordo com as evidências coletadas pela SG, a Unimed Assis e seu presidente teriam influenciado a conduta praticada por ambos os hospitais.
Com a abertura do processo administrativo, os representados serão notificados para apresentar defesa. Ao final da instrução processual, a Superintendência-Geral opinará pela condenação ou arquivamento do caso, encaminhando-o para julgamento pelo Tribunal do Cade, responsável pela decisão final.
Acesso o Processo Administrativo 08700.007522/2017-11.
ANS – evento para pessoas jurídicas contratantes de planos de saúde
Encontro prestar esclarecimentos sobre as regras da ANS que afetam a contratação de planos coletivos
A Agência Nacional de Saúde Suplementar (ANS) realizará, no dia 30/08, o evento “Ouvindo os contratantes: como os grandes consumidores de planos de saúde podem participar das decisões regulatórias?”. O encontro destina-se a pessoas jurídicas interessadas em conhecer as regras relacionadas aos planos coletivos empresariais e por adesão. As inscrições podem ser feitas até o dia 24/08 através do e-mail eventos@ans.gov.br.
O evento será transmitido pelo Periscope (@ans_reguladora).
Serviço
Evento – Ouvindo os contratantes: como os grandes consumidores de planos de saúde podem participar das decisões regulatórias?
Data: 30/08
Horário: 9h às 17h
Local: Auditório da Ancine – Av. Graça Aranha, 35 – Centro / Rio de Janeiro
Número de vagas: 90
Inscrições: eventos@ans.gov.br
Saúde suplementar avança no número-índice do estoque de emprego em junho, afirma IESS
O Instituto de Estudos de Saúde Suplementar (IESS) acaba de divulgar a nova edição do “Relatório de Emprego na Cadeia da Saúde Suplementar”. Boletim do Instituto aponta que setor já representa 8,1% do total da força de trabalho empregada no país
O número de trabalhadores na cadeia da saúde suplementar (que engloba fornecedores de materiais, medicamentos e equipamentos; prestadores de serviços de saúde; operadoras e seguradoras de planos de saúde) segue em crescimento, segundo o “Relatório de Emprego na Cadeia da Saúde Suplementar”, boletim mensal do IESS. O levantamento aponta que o número de pessoas empregadas formalmente no setor cresceu 2,7% no período de 12 meses encerrado em junho de 2018, enquanto o total de empregos formais do conjunto econômico nacional apresentou leve variação positiva de 0,4%.
O relatório aponta que o fluxo de emprego no setor segue em alta. Em junho de 2018, a saúde suplementar admitiu 84.783 pessoas e demitiu 74.989 no país, ou seja, mantém o patamar em torno de dois dígitos, com saldo positivo de contratações de 9.794 pessoas, enquanto o conjunto da economia nacional apresentou saldo negativo de 661 postos formais de trabalho no mesmo mês.
Luiz Augusto Carneiro, superintendente executivo do IESS, comenta que, mesmo com número negativo em junho, a economia nacional começa a dar os primeiros passos para o crescimento. “A ligeira variação no período de 12 meses mostra que a economia está ensaiando a retomada de postos formais de trabalho”, pondera. “Mais do que necessário para o desenvolvimento do país, a contratação formal possibilita o maior acesso dos trabalhadores ao benefício do plano de saúde e, consequentemente, a expansão do setor de saúde suplementar”, aponta.
O executivo lembra que, a despeito da expressiva queda no saldo de emprego na região Sul do país no mês de junho, a saúde suplementar registrou saldo de contratação positivo em todas as regiões. “A região Sudeste segue como destaque na criação de postos formais de trabalho para o setor, apresentando quase a metade do saldo positivo do País no período, com mais de 4,5 mil vagas”, conclui.
Na análise por subsetor do período de 12 meses encerrado em junho, o segmento de prestadores foi o que apresentou maior crescimento, de 2,8% na base comparativa, seguido por operadoras, com alta de 2,7%, e fornecedores, com expansão de 2,5%. Na cadeia produtiva da saúde suplementar, o subsetor que mais emprega é o de prestadores de serviço (médicos, clínicas, hospitais, laboratórios e estabelecimentos de medicina diagnóstica), correspondendo a 2,5 milhões de ocupações, ou 71,6% do total do setor. Já o subsetor de fornecedores emprega 832,2 mil pessoas, 24,0% do total. As operadoras e seguradoras empregam 153,8 mil pessoas, ou seja, 4,4% da cadeia.
| Dados por região
O Sudeste foi a região que apresentou o maior crescimento de empregos da cadeia de saúde, com saldo positivo de 4.525 vagas seguido pela região Nordeste e Centro-Oeste, com 1.996 e 1.710, respectivamente. A região Sul apresentou saldo positivo no fluxo de emprego de 1.345 e a região Norte foi a única que registrou saldo abaixo das mil vagas, com 218. Para deixar mais clara a relação entre os empregos gerados pelo setor de saúde suplementar e o conjunto da economia nacional, o IESS criou um indicador de base 100, tendo como ponto de partida o ano de 2009. Em junho de 2018, o índice para o estoque de empregos da cadeia suplementar foi de 139, apresentando crescimento em relação ao mês anterior, que havia sido de 138. O índice do mercado nacional seguiu estável em 110. O subsetor de Operadoras ainda é o que tem apresentado o maior crescimento no estoque de emprego. Em junho de 2018, o índice de emprego manteve-se em 147, superior à média do setor de saúde suplementar e ao da economia. Os subsetores Fornecedores e Prestadores também mantiveram os valores em 139 e 138, respectivamente. A análise do número-índice evidência que, apesar da crise econômica, o estoque de pessoas empregadas na saúde suplementar tem conseguido manter a estabilidade (em relação a 2009, ano-base do índice). |
Qualicorp e Defensoria Pública do DF assinam termo para otimizar atendimento aos clientes
Acordo para garantir ainda mais agilidade e resolutividade na resposta aos consumidores
A Qualicorp, empresas de administração de planos de saúde coletivos, e o Núcleo de Defesa do Consumidor (Nudecon) da Defensoria Pública do Distrito Federal firmaram Termo de Cooperação. O acordo, que já está em vigor, tem como objetivo otimizar o atendimento aos clientes dos planos de saúdes coletivos administrados pela companhia
A parceria segue os mesmos moldes dos acordos do Nudecon do Rio de Janeiro e do Maranhão e com a Defensoria Pública da Bahia. A principal proposta é reduzir o tempo de resposta ao consumidor, envolvendo menos agentes no processo e evitando a judicialização. A partir da assinatura do acordo, as solicitações à Qualicorp que chegarem à Defensoria serão enviadas por meio de canal exclusivo para solução direta entre empresa e cliente. As demandas urgentes serão respondidas em até três horas nos dias úteis; os demais casos serão tratados em, no máximo, três dias úteis.
“O termo assinado é uma ação proativa que visa prevenir a judicialização, favorecendo uma atuação cada vez mais ágil e transparente na resolução das reclamações de nossos consumidores” afirma Juliana Pereira, Diretora Executiva de Clientes da Qualicorp.
Para Antônio Carlos Cintra, Defensor Público do Distrito Federal e titular do Nudecon, “essa parceria contribui para a construção de um canal que, além de evitar a judicialização, torna mais célere a resolução de conflitos e oportuniza esclarecimentos sobre assuntos mal compreendidos na relação com o consumidor.”
Sobre a Qualicorp
O Grupo Qualicorp é líder brasileiro na comercialização e administração de planos de saúde coletivos. Fundado em 1997, atua em nível nacional, possui 2.200 colaboradores diretos e representa 3,1 milhões de beneficiários, considerando-se todos os seus segmentos de atuação. O Grupo Qualicorp abriu seu capital em 2011 e mantém na Bovespa o nível “Novo Mercado”. Para mais informações, acesse www.qualicorp.com.br.
Dados são do Mapa Assistencial divulgado pela Agência Nacional de Saúde (ANS). A quantidade de procedimento no ano passado foi 3,4% maior que o número registrado no ano anterior
Está disponível a sexta edição do Mapa Assistencial da Saúde Suplementar, informou a Agência Nacional de Saúde Suplementar (ANS). A publicação traz os dados sobre procedimentos realizados pelos beneficiários de planos de saúde. Em 2017, o setor contabilizou mais de 1,51 bilhão de consultas médicas, outros atendimentos ambulatoriais, exames, terapias, internações e procedimentos odontológicos. O número representa um aumento de 3,4% em relação à produção assistencial registrada em 2016 (em números absolutos), ano em que o setor totalizou 1,46 bilhão de procedimentos efetuados.
Com exceção do número de consultas, que apresentou pequena redução em relação aos dados do ano anterior, todos os demais procedimentos tiveram aumento, em especial o volume de atendimentos ambulatoriais (11,2% de aumento) e terapias (10,3% de aumento).
Dentre as consultas, o maior volume foi registrado na especialidade clínica médica (28 milhões), seguido de ginecologia e obstetrícia (19,8 milhões). Entre os exames mais realizados, os destaques foram radiografia (33 milhões), hemoglobina glicada (12 milhões) e ressonância magnética (7,4 milhões). O número de exames de ressonância magnética por mil beneficiários, de acordo com as informações encaminhadas pelas operadoras à ANS, passou de 149 em 2016 para 158 em 2017. Outro exame que é realizado em grande volume, a tomografia computadorizada passou de 149 em 2016 para 153 em 2017 (por mil beneficiários).
Entre os demais atendimentos ambulatoriais, o destaque ficou por conta das consultas/sessões com fisioterapeuta (43,27 milhões). No rol das terapias, quimioterapia e hemodiálise crônica se destacaram (2,25 milhões e 2,15 milhões, respectivamente).
As internações por mil beneficiários passaram de 170 para 180 entre 2016 e 2017, tendo apresentado um aumento de 6% no período. Dentre as causas selecionadas de internação informadas à ANS, o maior volume se deu entre as doenças do aparelho respiratório (551,16 mil), doenças do aparelho circulatório (506,77 mil) e as neoplasias (333,05 mil).
Nesta edição do Mapa, é apresentada uma análise das internações cuja motivação principal refere-se a uma das quatro neoplasias discriminadas pelas operadoras nos dados de produção assistencial: câncer de mama, câncer de colo de útero, câncer de próstata e câncer de colón e reto. De acordo com as estimativas realizadas pelo Instituto Nacional do Câncer (INCA) para o biênio 2018/19, excetuando-se os casos de câncer de pele não melanoma, o somatório das estimativas desses quatro tipos de câncer responde por 43,3% do total estimado de novos cânceres para 2018, o que demonstra a relevância do estudo da questão na saúde suplementar.
Número de procedimentos realizados em 2017 e o comparativo com 2016
Os dados contidos no Mapa Assistencial da Saúde Suplementar têm como principal fonte informações fornecidas pelas operadoras de planos de saúde ao Sistema de Informações de Produtos (SIP), que agrega informações dos eventos em saúde, além do quantitativo de beneficiários fora de carência e a despesa assistencial líquida para alguns procedimentos.
As informações contidas na publicação são insumos estratégicos para a qualificação da gestão em saúde. A produção e a organização dos dados são essenciais para a análise da sustentabilidade do setor e contribuem para um maior conhecimento da assistência prestada aos beneficiários e para a melhoria da qualidade de vida da população.
Confira aqui a íntegra da publicação Mapa Assistencial da Saúde Suplementar 2017.